Existe só uma coisa que pode garantir uma amamentação de sucesso: acreditar em você! Acreditar que o seu leite é suficiente, é forte e perfeito!
A partir disso, todo o resto é secundário. Para isso, entretanto, é preciso muito estudo e muita leitura, para realmente confiar que o seu corpo sabe produzir exatamente o que o seu filho precisa.
A preparação ideal para amamentar é ler, estudar, garantir que saiba todos os palpites e conselhos que você com certeza irá ouvir. Repita quantas vezes forem necessárias: o meu leite é o suficiente, é forte e perfeito!

Perguntas importantes sobre o aleitamento materno
A organização mundial de saúde recomenda o aleitamento materno exclusivo até os 6 meses de idade e manutenção do leite materno acrescido de outros alimentos até os 2 anos de idade ou mais.
Durante os primeiros meses de vida, o trato gastrointestinal, os rins, o fígado e o sistema imunológico encontram-se em fase de maturação. O leite humano atende perfeitamente às necessidades dos lactentes, sendo, muito mais do que um conjunto de nutrientes, um alimento vivo e dinâmico por conter substâncias com atividades protetoras e imunomoduladoras. Ele não apenas proporciona proteção contra infecções e alergias como também estimula o desenvolvimento do sistema imunológico e a maturação do sistema digestório e neurológico.
É indicado iniciar a amamentação ainda na sala de parto. O recém-nascido permanece acordado e alerta por cerca de 6h após o nascimento. Após esse período o lactente entra em sono profundo (“reparador”) por cerca de 12h o que o impede de sugar. O leite materno deve ser oferecido em livre demanda.
O que é o aleitamento materno exclusivo?
Quando a criança recebe somente leite materno, diretamente da mama, ou leite humano ordenhado, e nenhum outro líquido ou sólido, com possível exceção de medicamentos, ou seja, toda a energia e todos os nutrientes são fornecidos pelo leite humano.
Quais são as vantagens do aleitamento materno para o bebê?
• Melhora a imunidade;
• Menor incidência de gastroenterites e quando as adquire, estas são de menor gravidade;
• Maior vínculo afetivo;
• Nutricionalmente completo do nascimento até os 6 meses.
Quais são as vantagens do aleitamento materno para a mãe?
• Diminui a hemorragia pós-parto;
• Favorece a involução uterina;
• Favorece a perda de peso;
• Diminui o risco de câncer de mama, ovário e endométrio;
• É mais barato, prático e limpo.
Quais são as contraindicações da amamentação?
• HIV;
• Drogas: antineoplásicas e imunossupressoras, substâncias radioativas; derivados da ergotamina, lítio;
• Mães com limitações temporárias;
• Galactosemia.
Quais são as características mais importantes do leite materno?
O leite materno não é uniforme na sua constituição. Cada mãe produz um leite especial para seu filho.
Fatores protetores do leite materno
• IgA secretória: não é digerida pelas secreções gástrica e intestinal não sendo absorvida.
A IgA específica atua contra patógenos os quais a mãe é exposta e que será transferida para o recém-nascido. Reveste a mucosa intestinal impedindo a agressão por bactérias, toxinas ou antígenos estranhos.
• Fator bífido é um carboidrato nitrogenado, substrato para o crescimento do Lactobacillus bifidus, bacilos anaeróbios que compõem a flora intestinal predominantemente em crianças amamentadas exclusivamente ao peito. São flora saprófita e impedem proliferação de micro-organismos patogênicos.
• Lisozima é produzida por macrófagos e neutrófilos e age através da lise da parede celular de bactérias Gram – e +.
• A lactoferrina é uma proteína carreadora de ferro que, por quelação diminuí a biodisponibilidade de ferro para os patógenos principalmente Staphylococcus sp., E. coli e Candida sp. e aumenta a biodisponibilidade para o lactente. A terapia com ferro oral pode inibir esse processo.
• A concentração proteica do leite humano é menor que do leite de vaca, o que é adequado para o crescimento normal do lactente e não provoca sobrecarga renal.
A relação caseína/proteínas do soro no leite de vaca é cerca de 80/20, ocorrendo a formação de um coalho mais duro, dificultando a digestão e aumentando o tempo de esvaziamento gástrico.
O leite materno tem mais caseína no colostro. Leite maduro 60/40 de caseína.
A baixa concentração de caseína leva aumento de peso mais lento. Isso não significa que seu leite é fraco.
• A proteína do soro com maior concentração no leite humano é a alfalactoalbumina humana, que tem potencial alergênico praticamente nulo (leite de vaca é betalactoalbumina).
ALFALACTOALBUMINA
Auxilia na síntese de lactose na glândula mamaria. Absorção de minerais e oligoelementos. Rica em aminoácidos essenciais (triptofano, lisina, cisteina).
Triptofano: é u, precursor da serotonina e modula a função neurológica do sono e depressão.
• O leite materno tem maior digestibilidade, pois tem lipase, que é ativada logo que entra em contato com os sais biliares no duodeno.
• Contém ácidos graxos de cadeia longa que têm ação primordial no desenvolvimento neuropsicomotor e na formação da retina.
• A lactose é o principal carboidrato do leite materno que por hidrólise fornece glicose e galactose, sendo esta importante para formação dos cerebrosideos.
Atenção: leite materno tem mais lactose que o leite de vaca. Isso é uma ótima característica do leite materno.
A quantidade de lactose vai aumentar em relação ao leite maduro e colostro. Essa menor quantidade de lactose nos primeiros dias de vida poderia justificar no menor aparecimento de sintomas de cólica.
• A menor concentração de sódio no leite materno impede a sobrecarga renal e diminui o risco de desidratação hipertônica frente a qualquer tipo de agravo;
• O ferro está em baixa concentração em ambos os leites, porém a biodisponibilidade do ferro do leite humano alcança 50%, sendo apenas 10% do ferro do leite de vaca absorvido.
Oligossacarídeos
- Não tem função nutritiva.
- São carboidratos não absorvível.
- GOS E FOS não estão presente no leite materno de forma natural, foram produzidos de forma sintéticas por bactérias.
- É um prebiótico. Maior parte não sofre digestão. Favorece o crescimento de alguns tipos de bactérias. Previne adesão de alguns patógenos.
Quais são os estágios da lactação?
– Mamogênese (gestação): a progesterona e estrogênio definem o crescimento mamário, proliferação de ductos e tecido glandular.
– Lactogênese 1 (metade da gestação até o segundo dia pós-parto): a prolactina define o início da síntese de leite materno, diferenciação de células alveolares em células secretórias e início da produção do leite.
– Lactogênese 2/apojadura (terceiro ao oitavo dia pós-parto) queda rápida da progesterona, secreção copiosa de leite, inchaço e quentura das mamas, modificação de controle endócrino para autócrino. Até aqui dependemos apenas da produção hormonal.
Pode atrasar: primípara, cesárea, expulsivo longo, diabetes tipo 1, analgesia de parto, obesidade, síndrome do ovário policístico, retenção placentária, hemorragia pós-parto, stress, deficiência de prolactina, cirurgia mamaria, especialmente mamoplastia, uso de fluido em trabalho de parto.
– Galactopoiese (noveno dia até a involução): manutenção da secreção. Controle por oferta e demanda. Mama diminui de tamanho de 6-9 meses pós-parto
– Involução (40 semanas após o desmame): gradualmente aumentando a oferta de suplementação regular, inibição de peptídeos e secreção de leite diminuída, níveis altos de sódios.
Do que depende a produção do leite?
Depende da frequência com que o seio é drenado e o grau de esvaziamento de cada mama. Isso porque há um componente no leite materno chamado FIL (fator inibitório da lactação) que entra em ação e suprime a síntese do leite ao enviar um feedback negativo toda vez que fica parado nos alvéolos.
- Prolactina
Hormônio responsável pelo início e manutenção da produção do leite através dos alvéolos. Com a saída da placenta e a queda rápida da progesterona e estrogênio, tem início a secreção do leite. Sua manutenção é produzida em resposta ao estímulo sensorial da sucção do bebê. É secretada no sangue após cada mamada e tem seu pico de produção durante a noite/sono. Inibe a ovulação.
No entanto, a ocitocina, hormônio responsável pela ejeção de leite, é influenciada por fatores emocionais maternos: ela aumenta em situações de autoconfiança e diminui em momentos de ansiedade e insegurança.
- Ocitocina
É liberada somente a partir do estímulo da sucção e ordenha do bebê
Algumas mulheres sentem sede excessiva, sonolência, relaxamento corporal em resposta à liberação da ocitocina.
Atua antes e durante a mamada, para que aconteçam os reflexos de ejeção de leite.
Estimula a contração uterina.
Produz a contração dos alvéolos, resultando na ejeção do leite para os ductos e seu fluxo pelo mamilo.
Pode ser liberada a partir estímulos sensorial não físico.
Como acontece o reflexo de ejeção de leite?
- Bebê começa a sugar;
- Estimula as terminações nervosas dos mamilos;
- Hipotálamo estimula a liberação de ocitocina;
- Ocitocina atinge a mama através da corrente sanguínea;
- Produz contração dos alvéolos mamários expulsando o leite;
- Reflexo de ejeção de leite para os ductos e fluxo pelo mamilo.
Reflexo é bilateral, causando vazamento na outra mama. Com tempo isso diminui.
Quais são os sinais de reflexo inefetivo de ejeção de leite?
- O bebê logo dorme;
- Mastiga e larga o seio rápido;
- Não ganha peso;
- Urina pouco;
- Ainda evacua mecônio após o quinto dia.
Pode ser por:
- Dor;
- Má técnica de amamentação;
- Ansiedade;
- Cansaço;
- Falta de desejo de amamentar.
Quais são os reflexos do bebê que ajuda na amamentação?
Ao nascer, o bebê é movido por reflexos que asseguram sua sobrevivência. Uma criança nascida a termo e sadia tem reflexos que facilitam a mamada.
Reflexo de busca (procura)
O reflexo de busca auxilia o bebê a encontrar o mamilo mediante um estímulo realizado na face, lábios ou região perioral, o que faz com que ele gire a cabeça para o mesmo lado, com a boca aberta, e abocanhe o mamilo e a aréola, dando início ao reflexo de sucção. O reflexo de procura surge com 32 semanas de gestação. Desaparece ente 3-6 meses.
Na hora de arrotar evite o toque no canto da boca. Por reflexo o bebê abre a boca e a mãe pensa que o bebê ainda tem fome.
Reflexo de sucção e deglutição
Este reflexo inicia com 15-18 semanas de gestação. Desaparece entre 3-6 meses e passa a ser voluntário. Boa sucção não garante uma boa amamentação. Ativa quando a ponta do mamilo toca o palato do bebê.
Para extrair o leite, o bebê suga o mamilo e a aréola, que penetram em sua boca até tocar o palato; a pressão da aréola tracionada contra o palato com a língua propulsiona o leite dos seios lactíferos para a boca da criança, de modo que ela possa engolir (reflexo de deglutição).
O reflexo de deglutição inicia entre 12-14 semanas e nunca desaparece.
Reflexo de mordida
O estímulo acontece através do toque nas gengivas. Surge com 28 semanas de gestação e desaparece 9-12 meses.
Reflexo do vômito (GAG)
Estímulo: terço posterior da língua/faringe. Tem bebê com reflexo muito anteriorizado (parto traumático, sonda, intubado, bico artificial).
Surge com 18 semanas de gestação e diminui aos 6 meses, mas persiste. O que promove a produção láctea é a sucção.
Quais são as fases da produção Láctea?

• Colostro
Secretado nos primeiros 5 dias após o parto. Tem valor energético: 67-70Kcal/100ml
Composição: em relação ao leite maduro o colostro apresenta maior conteúdo de eletrólitos, proteínas, vitaminas lipossolúveis (vitamina A dá coloração amarelada), minerais e imunoglobulinas (IgA, lactoferrina). Por outro lado, possui menos gordura, lactose e vitaminas hidrossolúveis.
– Facilita a eliminação do mecônio nos primeiros dias de vida e permite a proliferação de lactobacillus bifidus na luz intestinal.
O colostro de mães de pré-termo contém maiores concentrações de proteínas totais, gorduras, carboidratos e aminoácidos livres, níveis mais baixos de cálcio e também difere no proteoma quando comparado com o colostro de mães de recém-nascidos a termo.
• Leite de Transição
Aproximadamente do 6º dia até a segunda semana pós-parto. Intermediário entre o colostro e o leite maduro.
As imunoglobulinas e proteínas diminuem e a gorduras e açúcar (lactose) aumentam.
Ocorre aumento dos seios podendo levar a ingurgitamento.
• Leite Maduro
Produzido a partir da 2ª quinzena pós-parto.
Maior teor lipídico e de lactose. Menor quantidade de proteínas.
Quais são os principais mitos da amamentação?
• “Leite Fraco”
Não existe. É uma das queixas mais comuns das lactantes e parece ser decorrente da associação entre o aspecto físico do leite materno e seu valor nutricional. A melhor forma de analisar o leite materno é pelo ganho ponderal da criança.
• “Pouco Leite”
A pouca produção de leite deve-se geralmente a erro na técnica de amamentação ou pela baixa frequência da sucção das mamas. O diagnóstico é feito pela observação da mamada.
• “Cerveja preta aumenta a produção de leite”
Não há evidencias que algum tipo de alimento aumente a produção de leite. A nutriz tem necessidade de maior reposição hídrica. Bebidas alcoólicas devem ser evitadas.
O sucesso da amamentação depende desses fatores: uma mãe motivada e orientada, com mamilos adequados, e principalmente do estímulo e apoio do pai, da família e dos amigos para que não interfiram negativamente na amamentação.
O que é o BABY BLUES?
É natural e esperado que a mulher apresente quadro leve de depressão no pós-parto imediato, com duração média de 15 dias. Neste período alterna acessos de choro e felicidade, mania e depressão.
Qual a melhor posição para amamentar?
A mãe pode estar sentada, recostada ou deitada e apoiar a mama com a mão, colocando o polegar logo acima da aréola e os outros dedos e toda a palma da mão debaixo da mama; o polegar e o indicador devem formar a letra C, de modo que o lactente possa abocanhar o mamilo e boa parte da aréola (os depósitos de leite estão sob a aréola). Não é recomendado pinçar o mamilo entre o dedo médio e o indicador (posição de segurar o cigarro).
• O bebê deve mamar em livre demanda, ou seja, todas as vezes que quiser, sem horários fixos ou determinados.
• Depois de esvaziar o primeiro peito, a mãe deve oferecer-lhe o segundo; o completo esvaziamento da mama assegura a manutenção do estímulo de produção do leite. Dependendo da quantidade de leite a mulher não vai perceber esse esvaziamento e isso não é um problema na amamentação.
• O tempo de esvaziamento da mama é variável para cada criança; algumas conseguem fazê-lo em poucos minutos e outras em até 30 minutos.
• Para retirar o bebê do peito, recomenda-se introduzir gentilmente o dedo mínimo no canto da sua boca; ele largará o peito sem tracionar o mamilo.
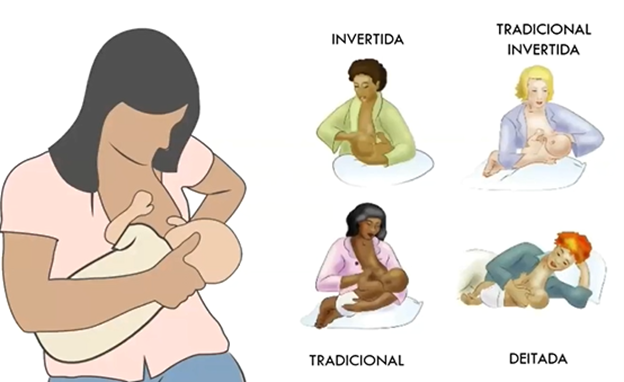
- Coluna apoiada (uso de almofadas pode ajudar);
- Pés plantados no chão ou um banco baixo;
- Relaxamento dos ombros, apoio em almofadas;
- Se estiver deitado, colocar almofadas ou travesseiros atrás para apoio da coluna;
- Tronco do bebê deve estar virado para a mãe (“barriga com barriga”);
- A cabeça do bebê deve estar apoiado no antebraço ou suportado pelas mãos da mãe;
- Cabeça do bebê levemente inclinada para trás;
- A mãe deve dar contenção ao corpo do bebê;
- O mamilo da mãe deve ficar na altura do nariz do bebê.
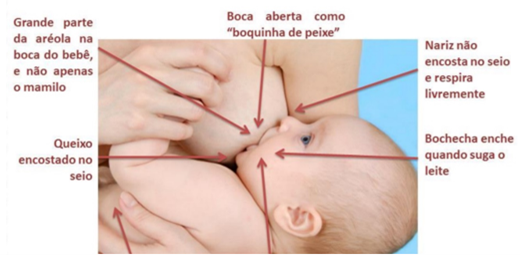
Como é a pega perfeita?
A pega correta garante o sucesso nos primeiros dias de amamentação, podendo inclusive determinar o ganho de peso do seu filho!
Quando a pega está errada, a mãe sente dor, não sente vontade de amamentar, não consegue relaxar e o bebê ganha pouco peso. Isso porque, para ganhar peso, ele precisa mamar o leite posterior – possível apenas com a pega correta e com a liberação de ocitocina (hormônio liberado apenas quando a mãe está tranquila e segura).
Amamentar não dói! Se estiver doendo, reveja a pega. E se for preciso, busque ajuda presencial em um banco de leite humano.
Como identificar a pega correta?
- O bebê precisa estar com a barriga colada no corpo da mãe;
- O queixo encosta no seio;
- O nariz fica livre, respirando tranquilamente;
- Os lábios ficam virados para fora, como um peixinho;
- Não se escuta barulho – apenas o de deglutição;
- O bebê precisa abocanhar toda – ou quase toda – aréola. Não pode ficar só no bico do seio;
- As bochechas ficam cheias ao sugar o leite.
Quando o leite vai descer?
Depois do parto, acontece uma mudança brusca de hormônios: diminui a progesterona e aumenta a prolactina – responsável pela produção do leite materno.
É por isso que não importa se você não teve nenhuma gota de leite na gestação – isso é absolutamente normal! O Leite vai descer após o parto.
Mesmo que nos primeiros dias saia apenas algumas gotas, elas são riquíssimas e suficientes para seu filho. O colostro é maravilhoso e são as primeiras “vacinas” que seu filho receberá.
Para garantir uma boa produção de leite é necessário deixar o bebê sugar. A produção está diretamente relacionada com a sucção; por isso, não estipule horários fixos e mantenha a livre demanda (sempre que o bebê quiser). Se possível não ofereça chupetas ou mamadeira, pois além de ocasionar confusão de bicos, diminui a produção de leite materno!
Se for necessário receber complemento por algum motivo (e não de rotina hospitalar), peça para que ofereçam em copinho ou seringa.
Quantos minutos o bebê precisa mamar?
Esqueça o relógio! Não existe tempo fixo de mamada. Seu bebê não precisa ficar 15 minutos em cada seio. Ele pode ficar 5, ou 50 minutos.
Não há regras! É preciso deixar o bebê sugar. Nos primeiros meses o bebê simplesmente não sabe que nasceu, por isso é perfeitamente compreensível que ele queira ficar o máximo de tempo acoplado na mamãe – onde esteve nos últimos nove meses! Dar colo não vicia. Dar peito não é acostumar-se mal. Isso é a natureza! É natural. O bebê recebia colo e nutrientes 100% do tempo na barriga. Por que agora seria diferente?
Como alternar os seios?
Nos primeiros dias, você pode oferecer um pouco de cada seio para que haja estímulo nos dois.
Depois da primeira semana, você deve observar o seguinte:
Ofereça um dos seios até o bebê esvaziar a mama- ou demonstrar que está satisfeito/ irritado.
Depois disso, na mesma mamada, ofereça o outro seio. O bebê pode querer este seio e mamar um pouco, ou não querer mais.
Na próxima mamada ofereça novamente o seio que foi menos estimulado. Dê esse seio até o bebê estar satisfeito ou irritado, e então volte para o primeiro seio.
Na prática, quando já tem uma amamentação estabelecida esse revezamento pode ser realizado como a mãe preferir. Tem muitas mulheres que não conseguem esvaziar uma mama para passar para a outra mama.
Como aumentar a produção de leite?
Para ter uma ótima produção de leite é preciso:
- Tomar muita água;
- Se alimentar bem;
- Deixar o bebê sugar;
- Estar tranquila.
Alguns medicamentos e chás agem no emocional da mulher, deixando-a mais calma e relaxada. Isso é importante porque o leite só é ejetado quando existe a ocitocina -o hormônio do prazer!
Não existe alimento que aumente a produção! É preciso estar alimentada, porque a produção de leite materno demanda muita energia.
O bebê precisa sugar apenas o seio. Se ele usar chupeta ou mamadeira, estará gastando energia sem estimular o seio e isso ocasiona baixo ganho de peso e baixa produção de leite.
Em alguns casos podemos utilizar alguns medicamentos na tentativa de aumentar a produção do leite, porém precisamos das orientações acima.
Como obter o leite gorduroso?
Primeiro vamos esclarecer que não necessariamente o leite “posterior” ou rico em gordura estará presente no final da mamada. A composição do leite (rica em água, proteínas, ou gorduras) pode ir mudando ao longo da mamada e ser diferente em cada horário do dia.
Para garantir que o seu bebê não esteja mamando apenas o leite mais aquoso (também chamado de “anterior”), precisamos estar atentas a 3 pontos:
- A pega do bebê.
- Se a mãe está em uma posição confortável.
- Se a mãe está tranquila e segura.
Os primeiros dois pontos são fundamentais para evitarem dor e incômodos na mamada, que podem levar a liberação de hormônios que impedem a ação da ocitocina, além de facilitarem a extração do leite (com a pega adequada o bebê não suga apenas o mamilo).
O terceiro ponto é fundamental para a liberação do hormônio do prazer, a ocitocina. A mulher precisa estar segura, com uma boa rede de apoio, que confie e acredite nela. Este hormônio é o responsável pela liberação do leite gorduroso, e por isso pode vir desde o início da mamada, intercalando com os momentos de leite mais rico em água, conforme a necessidade do bebê.
Para termos a certeza de que o bebê terá todas as necessidades atendidas (não só de gordura, mas de carboidratos, proteínas e hidratação), um quarto ponto é essencial: A livre demanda.
Apenas com a livre demanda (oferecer o seio sem contar minutos de duração nem tempo entre uma mamada e outra) teremos a certeza de que o bebê está obtendo tudo o que precisa.
Que é a sucção não nutritiva?
É o famoso “chupetar” o seio. Essa palavra é feia e induz ao erro de que o bebê deveria estar usando chupeta, mas é o que certamente você vai ouvir.
O seio foi feito para o bebê sugar. Mesmo quando o recém-nascido não está efetivamente “mamando” (extraindo leite), ele está estimulando a produção.
Isso é chamado de sucção não nutritiva, pois não tem o objetivo de alimentar (ou matar a sede), mas garante uma adequada produção de leite materno, além de suprir as necessidades orais do bebê.
Quais alimentos a mulher que amamenta precisa evitar?
Não existem alimentos proibidos para todos. Não há uma lista que diga que feijão, folhosos, ovo e leite devem ser evitados. Isso é mito!
Cada mulher precisa avaliar individualmente se algum alimento traz desconforto a ela ou ao bebê – e então evitar por um tempo e tentar reinserir aos poucos.
Café e bebidas com cafeína (chimarrão, chás pretos, refrigerantes) devem ser consumidos com moderação, e se causa desconforto ao bebê sugiro evitar.
O que é a amamentação em tandem?
A lactogestação é caracterizada pela amamentação durante uma nova gestação, ela é compatível e não traz nenhum prejuízo nutricional para nenhuma das 3 partes (nem para mãe, nem para o bebê que está sendo gerado, nem para o mais velho).
Ao contrário do que muitas pessoas pensam, a lactogestação não é uma “novidade” ou invenção recente. Ela sempre existiu e está documentada nos manuais do Ministério da Saúde destinados aos profissionais da saúde e à população. O “tandem” existe quando a mãe amamenta dois filhos de idades diferentes.
1- Causa parto prematuro?
Não. Embora a amamentação pós-parto esteja relacionada à contração uterina, isso não ocorre antes das 38 semanas, quando o número de receptores de ocitocina no útero é pequeno.
2-Pode deixar o bebê sem nutrientes?
Não. O corpo da mãe irá produzir nutrientes suficientes para o bebê que mama e para o bebê que está sendo gerado. É fundamental que a mulher se alimente com qualidade, e não faça dietas de restrição calórica nesse momento.
3-O leite pode secar?
Sim! Em alguns casos de lactogestação, o leite seca por volta das 20 semanas. Alguns bebês seguem mamando, outros desmamam espontaneamente nesse período.
4- Como fica o colostro?
O corpo da mãe começa a produzir o colostro no final da gravidez, e o bebê mais velho pode mamar e se beneficiar de uma segunda dose dessa vacina tão rica. O bebê mais velho não “mama todo” o colostro, pois não existe uma quantidade máxima que é produzida. O colostro só vai se transformar em leite maduro após o parto – não conforme a sucção!
5- É possível amamentar os dois após o parto?
Sim. Isso se chama amamentação em tandem e, se for da vontade da mãe, é compatível com a amamentação do recém-nascido. Não há “roubo de nutrientes” ou de leite, pois o peito é uma fábrica, não um estoque limitado!
Como saber se tudo vai bem?
- Após a mamada o mamilo mantém aspecto arredondado e integro;
- Mãe não sente dor ou somente desconforto inicial que alivia durante a mamada;
- Bebê está ativo principalmente no início da mamada, mantém ritmo e interesse pelo seio;
- Bebê está mais relaxado durante e após a mamada;
- Bebê abre as mãos e solta o corpo durante a mamada;
- A partir do oitavo dia: 6 fraldas de xixi em 24 horas, cocô amarelo e pastoso (ao menos 1 vez ao dia).
- Retoma o peso de nascimento com 2 semanas de vida, alguns demoram um pouco mais.
Referência:
– Capítulo 12 do livro de puericultura da Atheneu 2013
– King FS. Como ajudar as mães a amamentar. Tradução de Thomson Z & Gordan ON. Brasília: Ministério da Saúde; 2001 (https://bvsms.saude.gov.br/bvs/publicacoes/cd03_13.pdf)
Leia também:
COMO OFERECER E ARMAZENAR O LEITE MATERNO ORDENHADO?